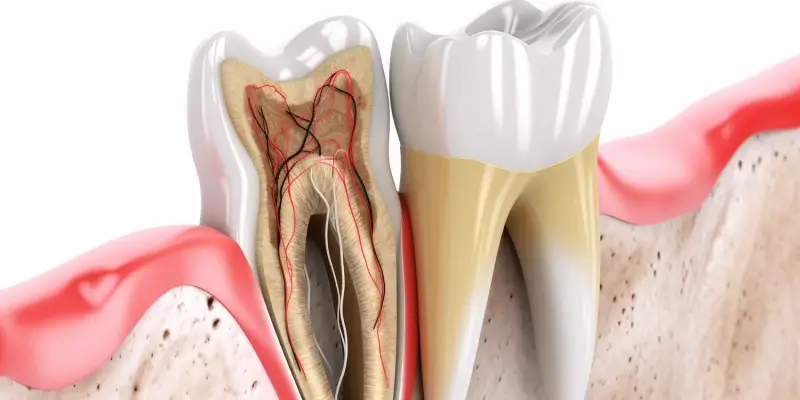
Zapalenie lub infekcja miazgi zębowej może mieć różne podłoże, ale najczęściej jest wynikiem głębokiego ubytku próchnicowego, który nieleczony doprowadza do zajęcia miazgi. Bakterie kwasotwórcze, wytwarzane przez próchnicę, penetrują szkliwo i zębinę, docierając w końcu do komory zęba, gdzie znajduje się miazga. Tam rozpoczyna się proces zapalny, który może objawiać się silnym, pulsującym bólem, często nasilającym się w nocy lub pod wpływem bodźców termicznych.
Inną częstą przyczyną konieczności przeprowadzenia endodoncji są urazy mechaniczne. Silne uderzenie w ząb, nawet jeśli nie spowoduje widocznego pęknięcia czy złamania, może doprowadzić do uszkodzenia miazgi, co z czasem prowadzi do jej obumarcia i stanu zapalnego. Niekiedy do uszkodzenia miazgi dochodzi również podczas zabiegów stomatologicznych, zwłaszcza jeśli były one długotrwałe lub wiązały się z głębokim opracowaniem tkanki zęba. Szlifowanie zębów pod korony protetyczne, jeśli jest zbyt agresywne, może niekiedy prowadzić do przegrzania miazgi i jej obumarcia.
Niekiedy problemem są także pęknięcia korony zęba lub jego korzenia, które mogą być niewidoczne gołym okiem. Mogą one powstać na skutek urazu, zagryzienia twardego pokarmu, a nawet jako efekt bruksizmu (zgrzytania zębami). Przez takie pęknięcia bakterie z jamy ustnej mogą wnikać do wnętrza zęba, infekując miazgę. W takich sytuacjach, jeśli pęknięcie nie jest zbyt rozległe i nie obejmuje podłużnie korzenia, leczenie kanałowe może być rozwiązaniem. Zawsze jednak decyzja o podjęciu leczenia kanałowego zęba musi być poprzedzona dokładną diagnostyką.
Podsumowując, główne wskazania do endodoncji obejmują: głębokie zapalenie miazgi (nieodwracalne), martwicę miazgi, infekcje bakteryjne w obrębie tkanki okołowierzchołkowej, powikłania po urazach, przygotowanie zęba do protetyki (np. pod korony) lub konieczność reendodoncji czyli ponownego leczenia kanałowego, gdy pierwotne leczenie nie przyniosło oczekiwanych rezultatów.
Przebieg wizyty rozpoczynającej leczenie kanałowe zęba
Pierwsza wizyta, podczas której rozpoczyna się leczenie kanałowe zęba, ma na celu dokładną diagnostykę i zaplanowanie całego procesu terapeutycznego. Dentysta przeprowadza szczegółowy wywiad z pacjentem, pytając o charakter bólu, jego nasilenie, czynniki wywołujące i łagodzące. Następnie przystępuje do badania klinicznego jamy ustnej, oceniając stan zęba, jego kolor, ewentualne pęknięcia czy obrzęk dziąsła wokół niego. Kluczowe znaczenie ma tu badanie palpacyjne i opukiwanie zęba, które pozwalają ocenić stopień jego tkliwości i ewentualnego stanu zapalnego w obrębie ozębnej.
Niezbędne jest również wykonanie zdjęcia radiologicznego (rentgenowskiego), zazwyczaj pantomograficznego lub szczegółowego zdjęcia zęba. Zdjęcie RTG pozwala ocenić stan kości wokół wierzchołka korzenia, wykryć ewentualne zmiany zapalne, a także zobrazować liczbę kanałów korzeniowych, ich kształt, długość i stopień zakrzywienia. To niezwykle ważne informacje dla endodonty, które pozwalają na precyzyjne zaplanowanie dalszych kroków. Czasami, w skomplikowanych przypadkach, stosuje się również tomografię komputerową (CBCT), która daje trójwymiarowy obraz struktur zęba i otaczających tkanek, co jest nieocenione przy leczeniu reendodontycznym czy w przypadku zębów z nietypową anatomią.
Po zebraniu wszystkich niezbędnych informacji i postawieniu diagnozy, lekarz omawia z pacjentem plan leczenia, wyjaśniając jego poszczególne etapy, możliwe ryzyko i rokowania. Pacjent ma możliwość zadania pytań i rozwiania wszelkich wątpliwości. Jeśli pacjent wyrazi zgodę, a stan zęba na to pozwala, możliwe jest rozpoczęcie właściwego leczenia kanałowego już podczas pierwszej wizyty. W niektórych przypadkach, gdy infekcja jest bardzo rozległa lub występują silne dolegliwości bólowe, lekarz może zdecydować o zastosowaniu czasowego wypełnienia z lekiem antybakteryjnym i odroczeniu właściwego wypełnienia kanałów na kolejną wizytę.
Ważne jest, aby pacjent był świadomy, że leczenie kanałowe zęba często wymaga więcej niż jednej wizyty, zwłaszcza w przypadku zębów wielokanałowych lub przy skomplikowanej anatomii korzeni. Skrupulatność i dokładność na tym etapie są kluczowe dla sukcesu terapii.
Jak wygląda profesjonalne oczyszczanie i opracowywanie kanałów korzeniowych
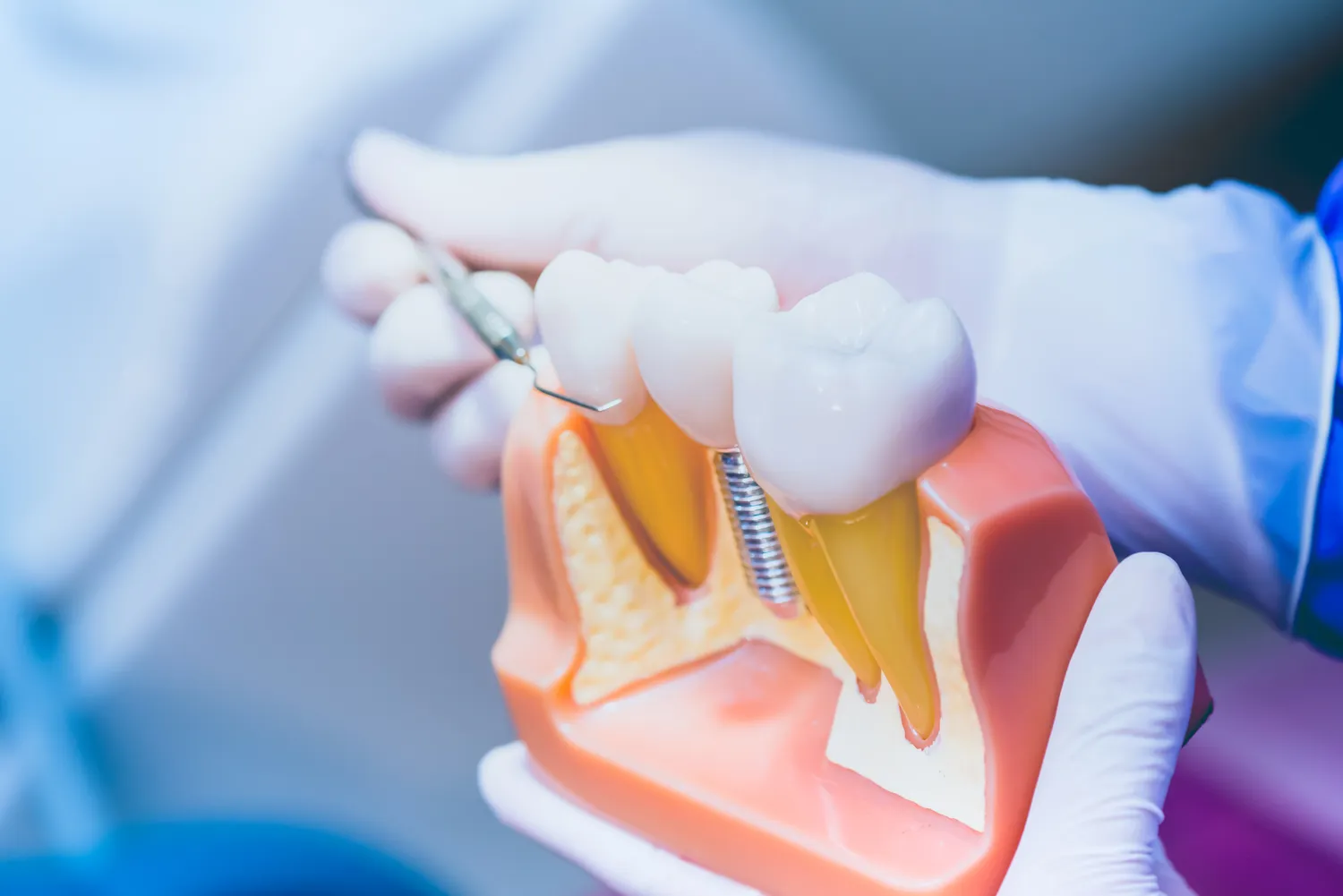
Kluczowym etapem leczenia kanałowego jest dokładne oczyszczenie i opracowanie systemu kanałów korzeniowych. Zabieg ten odbywa się zazwyczaj pod znieczuleniem miejscowym, dzięki czemu jest bezbolesny. Aby zapewnić sterylność pola zabiegowego i zapobiec dostawaniu się śliny oraz bakterii z jamy ustnej do wnętrza zęba, stosuje się koferdam. Jest to cienka, gumowa płachta, która izoluje leczony ząb od reszty jamy ustnej. Zapewnia ona stomatologowi optymalne warunki pracy i komfort pacjentowi.
Następnie lekarz otwiera komorę zęba, uzyskując dostęp do kanałów korzeniowych. Korzystając ze specjalistycznych narzędzi, takich jak pilniki kanałowe o różnej grubości i kształcie, które mogą być napędzane przez mikrosilnik endodontyczny, lekarz precyzyjnie usuwa całą zainfekowaną lub obumarłą miazgę. Narzędzia te, często wykonane ze stopu niklowo-tytanowego, są elastyczne i potrafią dopasować się do kształtu kanału, nawet jeśli jest on zakrzywiony.
W trakcie opracowywania kanałów stosuje się płyny do płukania, takie jak podchloryn sodu czy woda utleniona. Mają one działanie dezynfekujące, pomagają rozpuścić tkanki organiczne pozostałe w kanale i wypłukać wszelkie zanieczyszczenia. Płukanie jest niezwykle ważne dla dokładnego oczyszczenia całego systemu kanałów korzeniowych, który może być bardzo rozgałęziony i skomplikowany.
Kolejnym krokiem jest pomiar długości roboczej kanałów za pomocą endometru – elektronicznego urządzenia, które z dużą precyzją określa długość kanału. Pozwala to na takie opracowanie kanału, aby sięgnąć aż do jego wierzchołka, ale nie przekroczyć go. Po ustaleniu długości kanały są ponownie płukane i osuszane. Na tym etapie, zwłaszcza w przypadku silnej infekcji, lekarz może zdecydować o założeniu do kanałów leku antybakteryjnego i tymczasowego wypełnienia, pozostawiając je na kilka dni. Jest to tzw. medykament wewnątrzkorzeniowy, który ma za zadanie zwalczyć drobnoustroje i zmniejszyć stan zapalny.
Jakie materiały służą do finalnego wypełnienia kanałów zęba
Po skutecznym oczyszczeniu, dezynfekcji i osuszeniu systemu kanałów korzeniowych następuje etap ich szczelnego wypełnienia. Celem jest takie zabezpieczenie wnętrza zęba, aby uniemożliwić ponowne przedostanie się bakterii i płynów z jamy ustnej do kanałów, a także zapobiec przenikaniu wysięku z tkanek okołowierzchołkowych do wnętrza zęba. To kluczowe dla długoterminowego sukcesu leczenia kanałowego zęba.
Głównym materiałem używanym do wypełniania kanałów korzeniowych są tzw. ćwiekowniki gutaperkowe. Gutaperka to naturalny polimer pozyskiwany z lateksu roślinnego, który jest biokompatybilny, plastyczny po podgrzaniu i łatwy do usunięcia w razie potrzeby reendodoncji. Ćwiekowniki te mają różne rozmiary i kształty, odpowiadające rozmiarom i kształtom opracowanych kanałów. Są one dopasowywane do każdego kanału indywidualnie.
Gutaperka jest zazwyczaj umieszczana w kanale z użyciem specjalnego uszczelniacza, zwanego pastą endodontyczną. Pasty te mają za zadanie wypełnić wszelkie drobne przestrzenie i niedoskonałości w kanale, zapewniając jego pełną szczelność. Istnieje wiele rodzajów past, często na bazie tlenku cynku i eugenolu, żywic syntetycznych lub materiałów typu MTA (Mineral Trioxide Aggregate). Wybór pasty zależy od preferencji lekarza i specyfiki przypadku. MTA jest szczególnie ceniony za swoje właściwości regeneracyjne i uszczelniające.
Techniki wypełniania kanałów są różne. Najczęściej stosowaną metodą jest technika kondensacji bocznej lub pionowej. W technice kondensacji bocznej wprowadzany jest do kanału jeden główny ćwiek gutaperkowy, a następnie za pomocą specjalnych narzędzi (rozpychaczy) dopełnia się przestrzeń boczną, wprowadzając dodatkowe, mniejsze ćwiekowniki. Technika kondensacji pionowej polega na termoplastycznym zmiękczaniu gutaperki i pionowym upychaniu jej w kanale. Nowoczesne metody wykorzystują również systemy do wypełniania kanałów ciepłą gutaperką, co pozwala na jeszcze lepsze dopasowanie materiału do kształtu kanału i jego rozgałęzień.
Co pacjent powinien wiedzieć o okresie rekonwalescencji po leczeniu kanałowym
Po zakończeniu leczenia kanałowego zęba pacjent może odczuwać pewien dyskomfort, który jest naturalną reakcją organizmu na przeprowadzony zabieg. Jest to zazwyczaj łagodne uczucie tkliwości, które może utrzymywać się przez kilka dni. W tym czasie zaleca się unikanie gryzienia twardych pokarmów na stronie leczonego zęba, aby nie obciążać go nadmiernie. Ważne jest również utrzymanie wysokiej higieny jamy ustnej, regularne szczotkowanie zębów i nitkowanie, co pomoże zapobiec ewentualnym infekcjom.
Jeśli ból jest bardziej nasilony lub utrzymuje się dłużej niż kilka dni, należy skontaktować się z lekarzem stomatologiem. Może to być sygnał, że proces gojenia przebiega inaczej niż oczekiwano, lub że konieczne jest dalsze postępowanie. W większości przypadków jednak, objawy ustępują samoistnie w ciągu kilku dni. W razie potrzeby lekarz może przepisać leki przeciwbólowe lub przeciwzapalne.
Kolejnym ważnym etapem po leczeniu kanałowym jest odbudowa protetyczna zęba. Ząb po leczeniu kanałowym staje się bardziej kruchy i podatny na złamania, ponieważ pozbawiony jest żywej miazgi, która dostarcza mu substancji odżywczych. Dlatego często zaleca się wzmocnienie go poprzez założenie korony protetycznej lub wkładu koronowo-korzeniowego, zwłaszcza jeśli ząb został znacząco osłabiony przez próchnicę lub sam zabieg. Decyzja o rodzaju odbudowy powinna być podjęta we współpracy z lekarzem stomatologiem, który oceni stan zęba i jego prognozy.
Regularne kontrole stomatologiczne po leczeniu kanałowym są niezbędne. Pozwalają one monitorować stan zęba i tkanek okołowierzchołkowych, a także wcześnie wykryć ewentualne powikłania. Zazwyczaj stomatolog zaleca wykonanie kontrolnego zdjęcia RTG po pewnym czasie od zakończenia leczenia, aby ocenić gojenie się zmian zapalnych wokół wierzchołka korzenia. Przestrzeganie zaleceń lekarza i dbanie o higienę jamy ustnej to klucz do długotrwałego sukcesu leczenia kanałowego.
Potencjalne powikłania i długoterminowe rokowania po leczeniu kanałowym
Mimo rozwoju technik endodontycznych, leczenie kanałowe zęba, jak każdy zabieg medyczny, wiąże się z pewnym ryzykiem wystąpienia powikłań. Jednym z nich jest niepełne usunięcie zainfekowanej tkanki lub bakteriologiczne zanieczyszczenie kanałów podczas zabiegu, co może prowadzić do niepowodzenia terapii i konieczności jej powtórzenia (reendodoncji). Czasami zdarza się również perforacja korzenia, czyli przypadkowe przebicie ściany kanału korzeniowego, które może utrudnić dalsze leczenie.
Innym potencjalnym problemem jest pęknięcie korzenia zęba, które może wystąpić podczas opracowywania kanałów lub w wyniku osłabienia struktury zęba po leczeniu. W takich przypadkach rokowania są często niepomyślne i ząb może wymagać ekstrakcji. Niekiedy po leczeniu kanałowym mogą pojawić się przewlekłe stany zapalne w obrębie tkanek okołowierzchołkowych, które wymagają dalszej diagnostyki i ewentualnego leczenia chirurgicznego (np. resekcji wierzchołka korzenia).
Jednakże, przy prawidłowo przeprowadzonym leczeniu kanałowym, rokowania są zazwyczaj bardzo dobre. Współczesna endodoncja, wykorzystująca nowoczesne narzędzia, mikroskopy zabiegowe i zaawansowane techniki obrazowania, pozwala na osiąganie wysokiej skuteczności nawet w trudnych przypadkach. Zęby leczone kanałowo, po odpowiedniej odbudowie protetycznej, mogą służyć pacjentowi przez wiele lat, często przez całe życie. Kluczowe jest jednak przestrzeganie zaleceń lekarza, dbanie o higienę jamy ustnej i regularne wizyty kontrolne.
Ważne jest, aby pacjenci zdawali sobie sprawę, że leczenie kanałowe ma na celu przede wszystkim uratowanie zęba przed ekstrakcją i zachowanie go w łuku zębowym, co jest zawsze najlepszym rozwiązaniem. Choć wymaga ono precyzji i często kilku wizyt, jego celem jest przywrócenie zdrowia zęba i eliminacja bólu, co znacząco poprawia jakość życia pacjenta.
„`