Po zabiegu ekstrakcji zęba, pusta przestrzeń w kości szczęki lub żuchwy wymaga odpowiedniego zaopatrzenia. To, co dentysta wkłada do zęba po usunięciu, nie jest bezpośrednio „do zęba”, ponieważ ten został usunięty, ale raczej w miejsce po nim. Głównym celem jest zapewnienie prawidłowego gojenia się rany, zapobieganie infekcjom oraz ochrona pozostałych zębów i kości przed przemieszczaniem się. W zależności od sytuacji klinicznej, dentysta może zastosować różne materiały i techniki.
Najczęściej po ekstrakcji, szczególnie tej prostej, pozostawia się jamę po zębie do samoistnego gojenia. Dentysta może jednak zalecić zastosowanie materiałów, które wspomagają ten proces. W przypadku trudniejszych ekstrakcji, na przykład zębów zatrzymanych lub z obecnością zmian zapalnych, procedura może być bardziej złożona. Wówczas lekarz może zdecydować o wypełnieniu ubytku materiałem kościozastępczym lub zastosowaniu specjalnych opatrunków.
Istotne jest również zapobieganie tzw. „suchej kieszeni”, czyli powikłaniu poekstrakcyjnemu, które objawia się silnym bólem i opóźnionym gojeniem. W tym celu czasami stosuje się specjalne tamponady lub materiały, które uwalniają substancje lecznicze. Wybór konkretnego rozwiązania jest zawsze indywidualny i zależy od oceny sytuacji przez stomatologa, uwzględniającej stan kości, błony śluzowej oraz ogólny stan zdrowia pacjenta.
Wypełnianie ubytku po ekstrakcji zęba materiałami kościozastępczymi
W sytuacjach, gdy zalecane jest wypełnienie przestrzeni po usuniętym zębie, na przykład w celu zachowania objętości kości lub przygotowania pod przyszłe wszczepienie implantu, dentysta może sięgnąć po materiały kościozastępcze. Są to substancje, które mają na celu zastąpienie lub uzupełnienie tkanki kostnej, stymulując jej regenerację. Ich zastosowanie jest szczególnie uzasadnione w przypadkach rozległych ekstrakcji, zębów z przewlekłymi stanami zapalnymi przywierzchołków korzeniowych lub gdy istnieje ryzyko resorpcji kości.
Materiały kościozastępcze mogą być pochodzenia naturalnego (np. autogenne przeszczepy kostne pobrane od pacjenta) lub syntetycznego (np. hydroksyapatyt, fosforany wapnia). Często stosuje się również materiały ksenogenne, czyli pochodzące od zwierząt, które po odpowiednim przetworzeniu są biokompatybilne. Celem jest stworzenie rusztowania dla nowych komórek kostnych, które stopniowo zastąpią materiał kościozastępczy, prowadząc do odbudowy kości w miejscu ekstrakcji.
Po wypełnieniu ubytku materiałem kościozastępczym, rana jest zazwyczaj starannie zaszywana. W niektórych przypadkach, aby zapewnić stabilność materiału i ochronę przed infekcją, może być zastosowana specjalna membrana, która zapobiega migracji komórek z otaczających tkanek do miejsca wypełnienia. Proces gojenia i integracji materiału z kością pacjenta trwa zazwyczaj kilka miesięcy.
Zastosowanie tymczasowych wypełnień i opatrunków w miejscu po zębie
Nie zawsze po usunięciu zęba konieczne jest natychmiastowe uzupełnienie ubytku materiałem stałym. W wielu przypadkach dentysta stosuje tymczasowe rozwiązania, które mają na celu ochronę rany, łagodzenie bólu lub przygotowanie pola zabiegowego pod dalsze leczenie protetyczne. Są to zazwyczaj opatrunki lub tymczasowe wypełnienia, które są usuwane po określonym czasie.
Jednym z częściej stosowanych rozwiązań jest opatrunek chirurgiczny, często zawierający substancje antybakteryjne lub przeciwzapalne. Jego zadaniem jest ochrona skrzepu krwi, który naturalnie tworzy się w zębodole, przed mechanicznym uszkodzeniem i infekcją. Opatrunek taki zwykle pozostaje w jamie ustnej przez kilka dni i jest usuwany przez dentystę podczas kontrolnej wizyty.
W niektórych sytuacjach, gdy planowane jest leczenie protetyczne, na przykład most protetyczny lub implant, dentysta może zdecydować o zastosowaniu tymczasowego wypełnienia. Ma ono na celu zapobieganie przesuwaniu się sąsiednich zębów i utrzymanie stabilności łuku zębowego. Takie wypełnienie jest zazwyczaj wykonane z materiałów tymczasowych i jest usuwane przed założeniem uzupełnienia docelowego.
Do tymczasowych wypełnień i opatrunków zaliczamy między innymi:
- Opatrunki alginianowe i gazowe nasączone lekami
- Cementy tymczasowe (np. tlenkowo-cynkowe)
- Wypełnienia tymczasowe z materiałów żywicznych
- Specjalistyczne masy znoszące nacisk na ranę
Wybór odpowiedniego materiału tymczasowego zależy od wskazań klinicznych, etapu leczenia oraz zaleceń lekarza stomatologa. Ważne jest, aby pacjent stosował się do zaleceń dotyczących higieny i ewentualnej wymiany opatrunku, aby zapewnić prawidłowe gojenie.
Jakie materiały dentysta może zastosować w przypadku konieczności odbudowy kości?
Utrata kości w miejscu po usuniętym zębie jest częstym zjawiskiem, które może prowadzić do problemów estetycznych i funkcjonalnych, a także utrudniać przyszłe leczenie protetyczne, zwłaszcza implantologiczne. W takich sytuacjach dentysta może zastosować techniki regeneracji tkanki kostnej, polegające na wszczepieniu odpowiednich materiałów. Celem jest odbudowa prawidłowego kształtu i objętości kości, co jest kluczowe dla utrzymania stabilności pozostałych zębów i przywrócenia funkcji żucia.
Do najczęściej stosowanych materiałów w przypadku konieczności odbudowy kości należą materiały kościozastępcze, o których wspomniano wcześniej. Mogą to być materiały syntetyczne, takie jak hydroksyapatyt czy fosforany wapnia, które stopniowo ulegają wbudowaniu w tkankę kostną. Alternatywnie, stosuje się materiały pochodzenia naturalnego, na przykład przeszczepy kostne pobrane z innych miejsc w jamie ustnej pacjenta (np. bród, gałąź żuchwy) lub z innych części ciała.
W ramach procedur regeneracyjnych często wykorzystuje się również biomembrany. Są to specjalne materiały, które tworzą barierę fizyczną, zapobiegając przenikaniu tkanek miękkich do miejsca ubytku kostnego. Dzięki temu komórki kostne mają możliwość swobodnego namnażania się i tworzenia nowej tkanki. Membrany mogą być wykonane z materiałów naturalnych (np. kolagen) lub syntetycznych.
Proces odbudowy kości jest zazwyczaj długotrwały i wymaga precyzyjnego planowania oraz wykonania. Po zabiegu pacjent musi przestrzegać ścisłych zaleceń higienicznych i dietetycznych, aby zapewnić optymalne warunki do gojenia. Regularne kontrole stomatologiczne są niezbędne do monitorowania postępów regeneracji i oceny stanu tkanki kostnej.
Jakie znaczenie ma skrzep po ekstrakcji zęba i jak go chronić?
Po usunięciu zęba, w zębodole tworzy się skrzep krwi. Jest to naturalny i niezwykle ważny element procesu gojenia. Skrzep stanowi swoistą „poduszkę” ochronną dla odsłoniętego dna zębodołu, zapobiega wnikaniu bakterii i stanowi rusztowanie dla komórek, które będą odbudowywać tkankę kostną i dziąsło. Niestety, skrzep jest również delikatny i może zostać łatwo usunięty lub zakłócony, co prowadzi do powikłań.
Najczęstszym i najgroźniejszym powikłaniem związanym z utratą skrzepu jest tzw. sucha kieszeń (alveolitis sicca). Charakteryzuje się ona silnym, pulsującym bólem, który pojawia się zwykle 2-3 dni po ekstrakcji, oraz nieprzyjemnym zapachem z ust. W przypadku suchej kieszeni, gojenie jest znacznie opóźnione, a pacjent cierpi z powodu nasilonego dyskomfortu.
Aby chronić skrzep po ekstrakcji, należy bezwzględnie przestrzegać zaleceń stomatologa. Dotyczą one przede wszystkim:
- Unikania płukania jamy ustnej przez pierwsze 24 godziny po zabiegu.
- Delikatnego spożywania posiłków, unikając gorących napojów i potraw.
- Nie używania słomki do picia przez kilka dni.
- Unikania palenia papierosów i spożywania alkoholu.
- Zachowania szczególnej ostrożności podczas higieny jamy ustnej w okolicy rany.
- Nie dotykania rany językiem ani palcami.
W przypadku wystąpienia silnego bólu, obrzęku lub nieprzyjemnego zapachu z ust, należy niezwłocznie skontaktować się ze swoim dentystą. Lekarz oceni sytuację i wdroży odpowiednie leczenie, które może obejmować płukanie rany specjalnymi środkami antyseptycznymi lub zastosowanie opatrunku leczniczego.
Przyszłe uzupełnienia protetyczne po usunięciu zęba i co dentysta wkłada do zęba
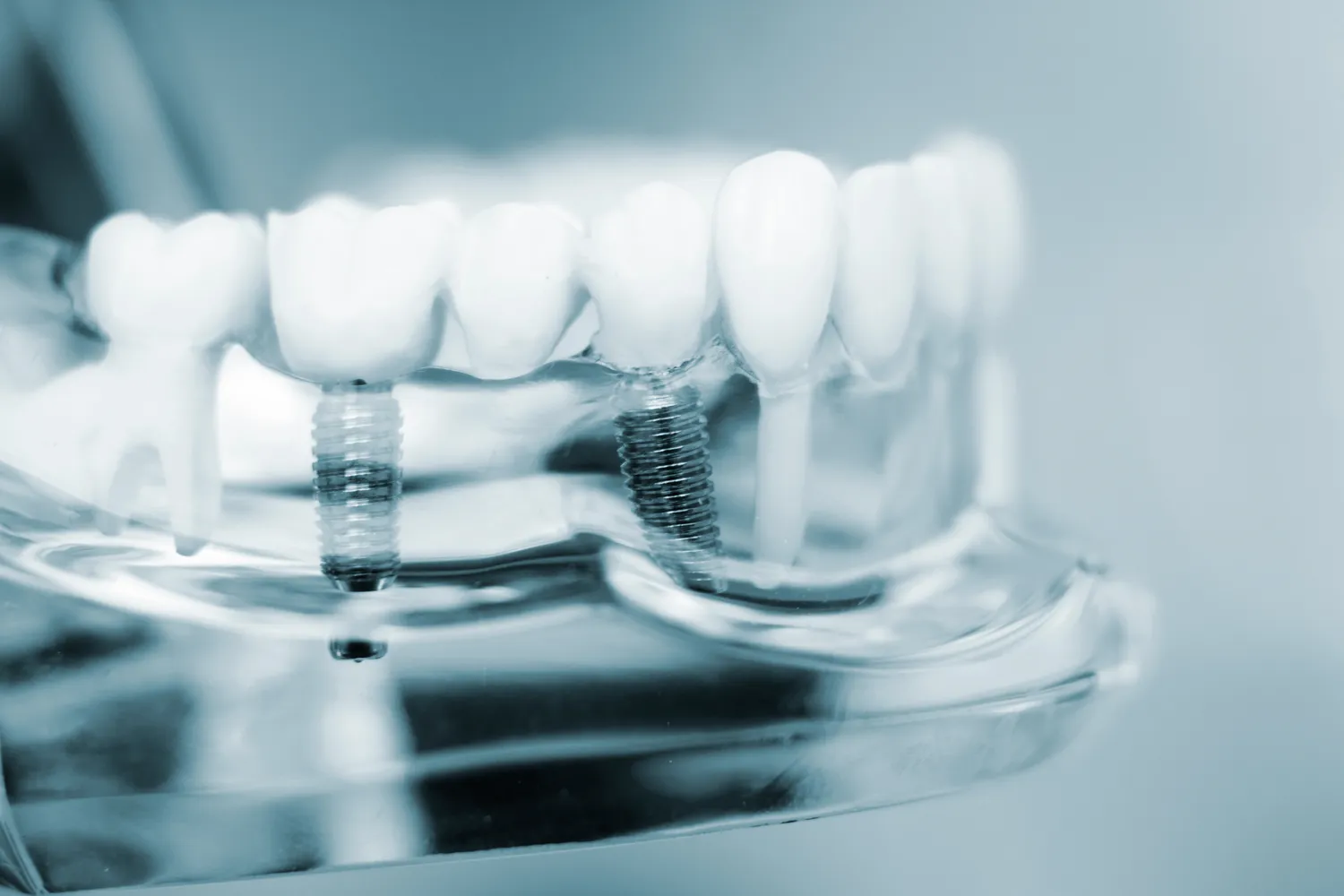
Usunięcie zęba często jest pierwszym krokiem w kierunku kompleksowego leczenia protetycznego. To, co dentysta wkłada do zęba po usunięciu, może być również przygotowaniem do przyszłych uzupełnień, takich jak implanty, mosty czy protezy. Celem jest odtworzenie funkcji żucia, estetyki uśmiechu oraz zapobieganie negatywnym skutkom utraty zęba dla całego uzębienia.
W przypadku planowania wszczepienia implantu, priorytetem jest zachowanie lub odbudowa odpowiedniej ilości kości w miejscu po usuniętym zębie. Jak już wspomniano, stosuje się wówczas materiały kościozastępcze i biomembrany. Implant, który jest tytanowym wszczepem zastępującym korzeń zęba, jest wprowadzany do kości po jej odpowiedniej regeneracji, zazwyczaj po kilku miesiącach od ekstrakcji. Następnie na implancie osadza się koronę protetyczną, która wygląda i funkcjonuje jak naturalny ząb.
Jeśli implantacja nie jest możliwa lub wskazana, alternatywą może być most protetyczny. Most wymaga oszlifowania sąsiednich zębów, które służą jako filary dla uzupełnienia. W miejscu po usuniętym zębie umieszcza się wówczas tzw. przęsło mostu, które jest sztucznym zębem połączonym z koronami na zębach sąsiednich. W tym przypadku dentysta, po zagojeniu rany, może przygotować miejsce na osadzenie mostu lub zastosować tymczasowe wypełnienie, jeśli proces leczenia protetycznego jest rozłożony w czasie.
W bardziej rozległych przypadkach bezzębia, gdy brakuje kilku lub wszystkich zębów, stosuje się protezy. Mogą być one ruchome (częściowe lub całkowite) lub stałe (np. protezy na implantach). W zależności od rodzaju protezy, proces przygotowania jamy ustnej po ekstrakcji może obejmować zarówno regenerację kości, jak i pobranie wycisków protetycznych.
Decyzja o wyborze metody uzupełnienia protetycznego jest zawsze podejmowana indywidualnie, po dokładnej analizie stanu zdrowia pacjenta, jego potrzeb i oczekiwań. Dentysta przedstawia dostępne opcje, wyjaśniając ich zalety, wady, koszty i czas trwania leczenia.