„`html
Kurzajki, znane również jako brodawki, to nieestetyczne i nierzadko bolesne zmiany skórne, które potrafią pojawić się w najmniej oczekiwanych momentach. Ich obecność może być źródłem dyskomfortu, a nawet wstydu, dlatego nic dziwnego, że wiele osób poszukuje odpowiedzi na pytanie, dlaczego w ogóle wychodzą kurzajki. Zrozumienie mechanizmów ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Wbrew pozorom, kurzajki nie są wynikiem złej higieny ani zaniedbania, lecz infekcji wirusowej wywoływanej przez wirus brodawczaka ludzkiego (HPV).
Wirus HPV jest powszechnie występującym patogenem, który może infekować różne typy komórek skóry. Istnieje ponad sto jego typów, a część z nich jest odpowiedzialna za powstawanie kurzajek. Wirus przenosi się przez bezpośredni kontakt skóra do skóry lub poprzez kontakt z zainfekowanymi powierzchniami, takimi jak podłogi w miejscach publicznych (baseny, siłownie), wspólne ręczniki czy obuwie. Szczególnie podatne na zakażenie są miejsca, gdzie skóra jest uszkodzona – drobne skaleczenia, otarcia czy pęknięcia naskórka stanowią bramę dla wirusa.
Gdy wirus dostanie się do organizmu, zaczyna namnażać się w komórkach naskórka, powodując ich nieprawidłowy wzrost i proliferację. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej kurzajki, może być bardzo różny – od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus może być już obecny na skórze, ale jeszcze niewidoczny. Układ odpornościowy zdrowego człowieka zazwyczaj potrafi skutecznie zwalczać wirusa HPV, jednak u osób z osłabioną odpornością, na przykład po przebytych chorobach, w wyniku stresu czy przyjmowania leków immunosupresyjnych, infekcja może się łatwiej rozwijać i objawiać w postaci kurzajek.
Główne czynniki sprzyjające powstawaniu kurzajek u ludzi
Zrozumienie czynników ryzyka jest pierwszym krokiem do skutecznej profilaktyki. Choć wirus HPV jest głównym sprawcą kurzajek, jego rozwój i manifestacja na skórze są często uwarunkowane indywidualnymi predyspozycjami oraz okolicznościami. Osoby z obniżoną odpornością immunologiczną stanowią grupę szczególnie narażoną. Długotrwały stres, niedobory witamin, choroby przewlekłe, a także przyjmowanie leków wpływających na układ odpornościowy mogą znacząco zwiększyć podatność na infekcję wirusem HPV i tym samym sprzyjać powstawaniu kurzajek. Dotyczy to również osób starszych, u których naturalnie układ odpornościowy może być mniej wydajny.
Wilgotne i ciepłe środowisko jest idealnym miejscem do rozwoju wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, szatnie sportowe czy solaria są potencjalnymi ogniskami zakażeń. Chodzenie boso w takich miejscach, mimo że wydaje się to naturalne, zwiększa ryzyko kontaktu wirusa ze skórą stóp. Drobne uszkodzenia naskórka, takie jak pęknięcia skóry na piętach czy między palcami, ułatwiają wirusowi wniknięcie do organizmu. Warto pamiętać, że kurzajki są wysoce zaraźliwe, a kontakt z zainfekowaną powierzchnią lub osobą może prowadzić do szybkiego rozprzestrzeniania się wirusa.
Częste uszkadzanie skóry, zwłaszcza na dłoniach i stopach, również zwiększa ryzyko infekcji. Dotyczy to zwłaszcza dzieci, które często obgryzają paznokcie, skubią skórki wokół nich lub drapią miejsca, gdzie pojawiła się pierwsza kurzajka. Te drobne urazy tworzą otwarte rany, przez które wirus HPV może łatwo dostać się do głębszych warstw skóry. Ponadto, wirus może przenosić się z jednej części ciała na inną – przykładem jest przenoszenie kurzajek z rąk na stopy lub odwrotnie, poprzez dotykanie zainfekowanych obszarów, a następnie innych części ciała.
Gdzie najczęściej lokalizują się kurzajki i dlaczego?
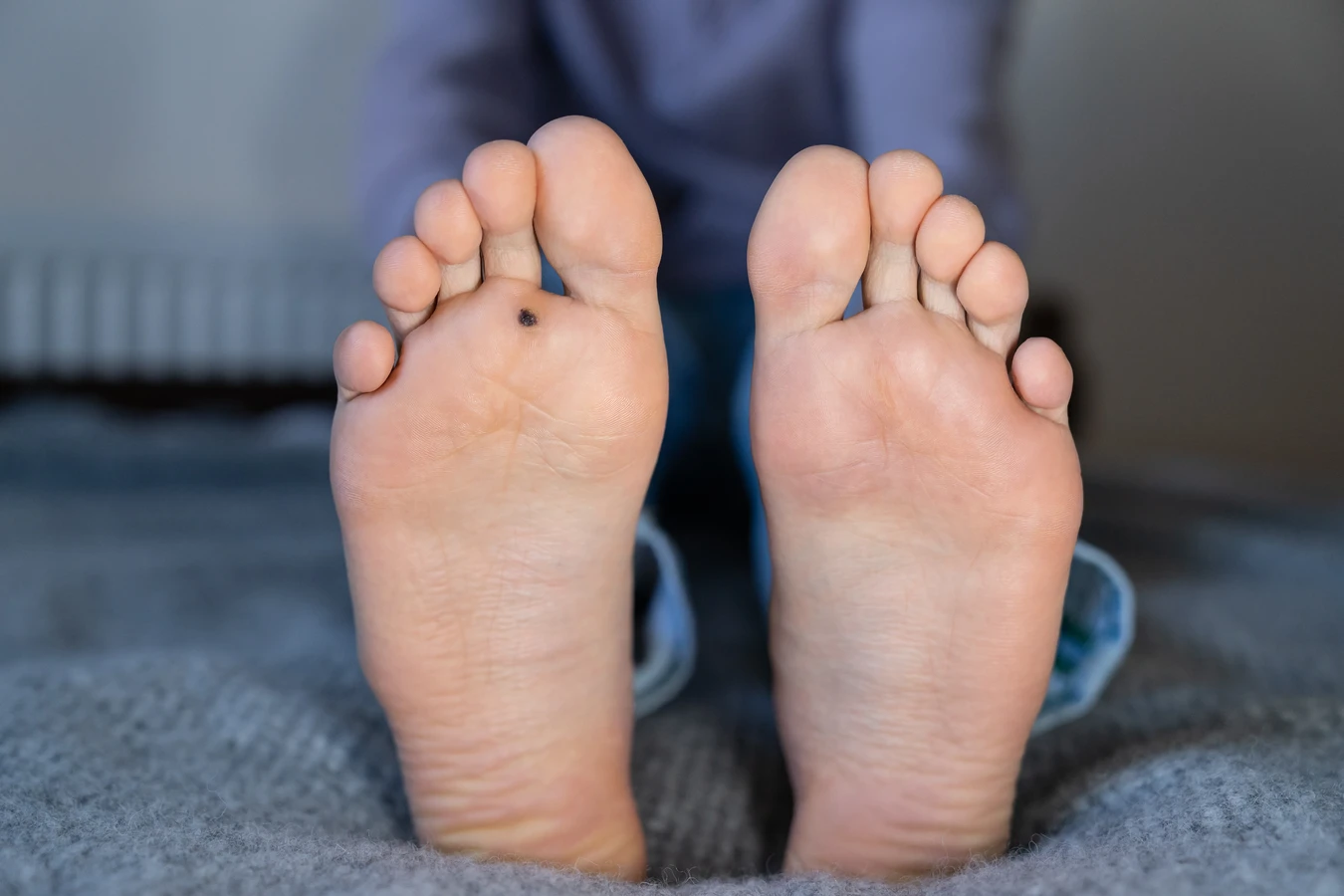
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak pewne lokalizacje są znacznie częstsze z uwagi na warunki sprzyjające infekcji i specyfikę kontaktu z wirusem. Najczęściej spotykane są na dłoniach, palcach oraz stopach. Na dłoniach i palcach kurzajki przybierają zazwyczaj formę drobnych, szorstkich grudek, czasem z widocznymi czarnymi punkcikami w środku, które są wynikiem zakrzepłych naczyń krwionośnych. Są one często wynikiem bezpośredniego kontaktu z wirusem lub przeniesienia go z innych części ciała, na przykład podczas obgryzania paznokci czy skubania skórek.
Stopy, zwłaszcza podeszwy, są kolejnym częstym miejscem występowania kurzajek, które w tym przypadku nazywane są kurzajkami podeszwowymi. Ze względu na nacisk podczas chodzenia, kurzajki te mogą wrastać w głąb skóry, powodując znaczny dyskomfort i ból. Często przypominają zrogowacenia, co utrudnia ich rozpoznanie. Ryzyko zakażenia jest tu szczególnie wysokie w wilgotnych i zatłoczonych miejscach, takich jak pływalnie, siłownie czy szatnie, gdzie łatwo o kontakt z wirusem przenoszonym przez podłoże. Noszenie obuwia, zwłaszcza tego, które nie zapewnia odpowiedniej wentylacji, również może sprzyjać namnażaniu się wirusa.
Mniej typowe, ale również możliwe lokalizacje to łokcie, kolana, a nawet twarz, choć te ostatnie są rzadsze i często wymagają innego podejścia terapeutycznego ze względu na estetykę. Kurzajki na twarzy mogą być szczególnie uciążliwe i trudniejsze do usunięcia bez pozostawienia blizn. W tych miejscach wirus może dostać się do skóry przez mikrouszkodzenia lub być przeniesiony przez dotyk. Warto zaznaczyć, że wirus HPV jest bardzo zaraźliwy, a drapanie lub skubanie kurzajek może prowadzić do ich rozprzestrzeniania się na inne części ciała, tworząc nowe ogniska infekcji.
Jak wirus brodawczaka ludzkiego powoduje powstawanie kurzajek?
Wirus brodawczaka ludzkiego (HPV) jest mikroorganizmem należącym do rodziny Papillomawirusów. Jego specyfika polega na tropizmie do komórek nabłonkowych, czyli tych, które tworzą zewnętrzne warstwy skóry i błon śluzowych. Po wniknięciu do organizmu, zazwyczaj przez drobne uszkodzenia naskórka, wirus infekuje keratynocyty – podstawowe komórki naskórka. Wnika on do jądra komórkowego i integruje swój materiał genetyczny z materiałem genetycznym gospodarza.
Następnie, wirus rozpoczyna proces replikacji, czyli namnażania swoich cząsteczek. Ten proces jest ściśle powiązany z cyklem życia keratynocytów. Komórki zainfekowane wirusem HPV zaczynają się nieprawidłowo dzielić i różnicować. Zamiast normalnego procesu dojrzewania i złuszczania się naskórka, dochodzi do nadmiernego rozrostu komórek warstwy brodawkowej i kolczystej. W efekcie powstaje charakterystyczna, uwypuklona zmiana skórna, którą potocznie nazywamy kurzajką.
Widoczna zmiana – kurzajka – jest więc swoistą reakcją obronną organizmu na infekcję, ale jednocześnie manifestacją nadmiernego namnażania się zainfekowanych komórek. Wirus HPV często powoduje zmiany w sposobie, w jaki komórki naskórka produkują keratynę, co nadaje kurzajce jej szorstką, nierówną teksturę. Warto podkreślić, że różne typy wirusa HPV mogą wywoływać różne rodzaje kurzajek, od płaskich i drobnych, po brodawki łokciowe i podeszwowe, a nawet te o bardziej złożonej budowie.
Czy istnieją metody zapobiegania powstawaniu kurzajek?
Chociaż całkowite wyeliminowanie ryzyka zakażenia wirusem HPV jest trudne ze względu na jego powszechne występowanie, istnieją skuteczne metody zapobiegania powstawaniu kurzajek. Podstawową zasadą jest unikanie kontaktu z wirusem. W miejscach publicznych, takich jak baseny, siłownie czy szatnie, zawsze należy nosić klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zainfekowanymi powierzchniami.
Kolejnym ważnym aspektem jest dbanie o higienę osobistą i unikanie dzielenia się przedmiotami, które mają bezpośredni kontakt ze skórą. Dotyczy to ręczników, obuwia, a nawet narzędzi do manicure i pedicure. Jeśli ktoś z domowników ma kurzajki, należy zachować szczególną ostrożność, aby nie przenosić wirusa na siebie lub inne części ciała. Ważne jest również, aby nie drapać, nie skubać ani nie wycinać istniejących kurzajek, ponieważ może to prowadzić do ich rozprzestrzeniania się na inne obszary skóry.
Wzmocnienie układu odpornościowego odgrywa kluczową rolę w walce z wirusem HPV i zapobieganiu rozwojowi kurzajek. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna oraz odpowiednia ilość snu pomagają organizmowi skuteczniej zwalczać infekcje. Osoby z tendencją do nawracających kurzajek powinny rozważyć konsultację z lekarzem, który może zalecić odpowiednie suplementy diety lub inne sposoby na wsparcie odporności. W niektórych przypadkach, zwłaszcza u osób o zwiększonym ryzyku (np. pracownicy służby zdrowia), dostępne są również szczepionki przeciwko niektórym typom wirusa HPV, choć ich głównym celem jest profilaktyka nowotworów.
Jakie są sposoby leczenia i usuwania kurzajek?
Gdy kurzajka już się pojawi, istnieje kilka sprawdzonych metod jej leczenia i usuwania. Wybór metody zależy od jej wielkości, lokalizacji, liczby oraz indywidualnych preferencji pacjenta. Często stosowane są preparaty dostępne bez recepty, zawierające substancje keratolityczne, takie jak kwas salicylowy czy mocznik. Działają one poprzez stopniowe rozpuszczanie zrogowaciałej tkanki kurzajki. Aplikacja wymaga systematyczności i cierpliwości, ponieważ proces leczenia może trwać kilka tygodni.
Metody kriochirurgiczne, czyli zamrażanie kurzajek ciekłym azotem, są jedną z najskuteczniejszych metod stosowanych przez lekarzy dermatologów. Niska temperatura powoduje zniszczenie zainfekowanych komórek, a następnie kurzajka odpada. Zabieg może wymagać kilku powtórzeń, a w miejscu usunięcia może pojawić się niewielki pęcherz. Inne metody ambulatoryjne to elektrokoagulacja, czyli wypalanie kurzajki prądem elektrycznym, oraz łyżeczkowanie, czyli mechaniczne usunięcie zmiany przy użyciu specjalnego narzędzia. Te metody są zazwyczaj skuteczne, ale mogą wiązać się z ryzykiem powstania blizn.
Coraz popularniejsze stają się również metody laserowego usuwania kurzajek. Laser CO2 lub laser barwnikowy może być użyty do precyzyjnego zniszczenia naczyń krwionośnych odżywiających kurzajkę lub do odparowania zainfekowanej tkanki. Metoda ta jest zazwyczaj bardzo skuteczna, a okres rekonwalescencji jest krótszy niż w przypadku innych zabiegów. Warto pamiętać, że niezależnie od wybranej metody, po usunięciu kurzajki może ona nawrócić, dlatego kluczowe jest przestrzeganie zasad profilaktyki i dbanie o wzmocnienie odporności. W przypadku wątpliwości lub trudności w leczeniu, zawsze należy skonsultować się z lekarzem dermatologiem.
„`