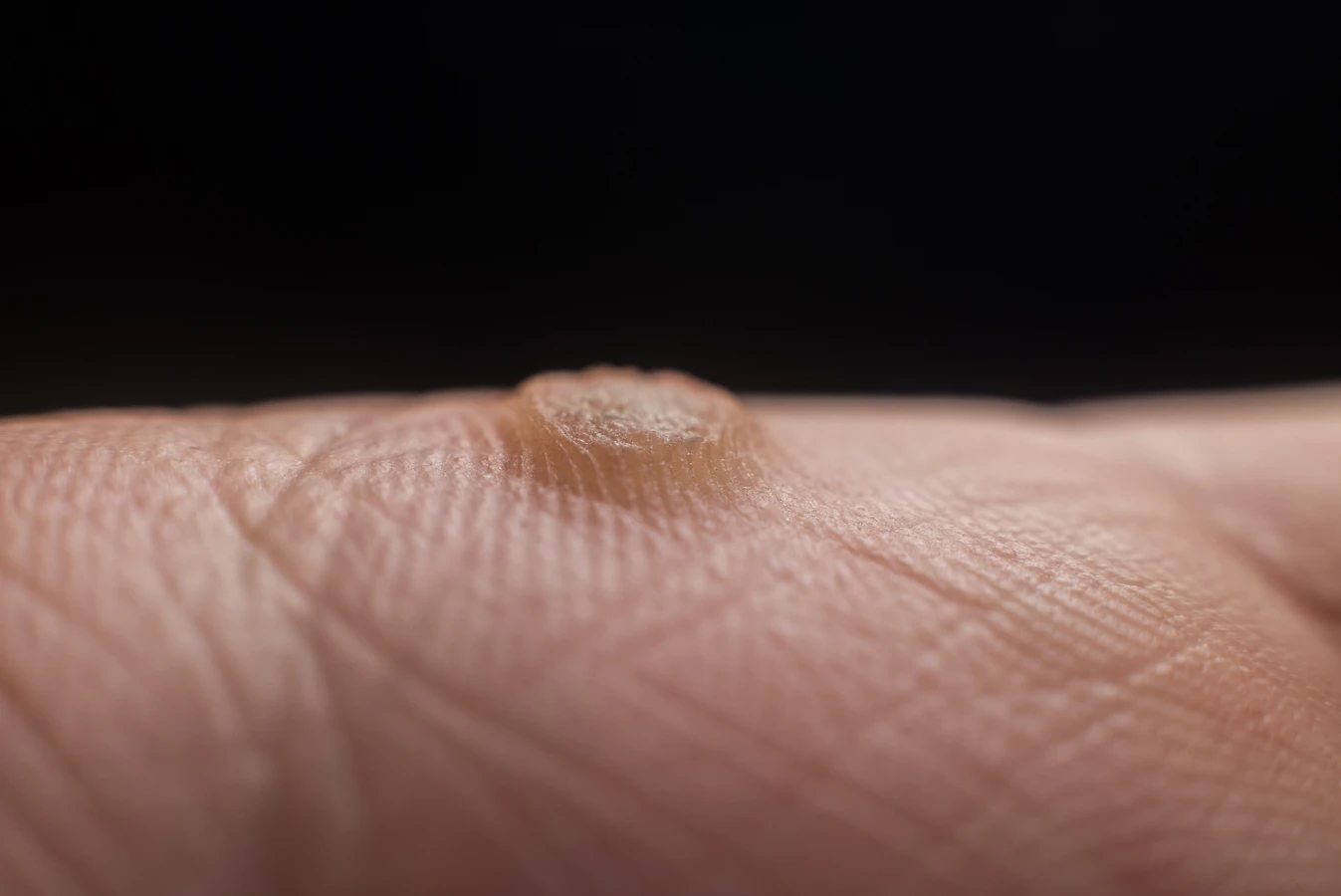
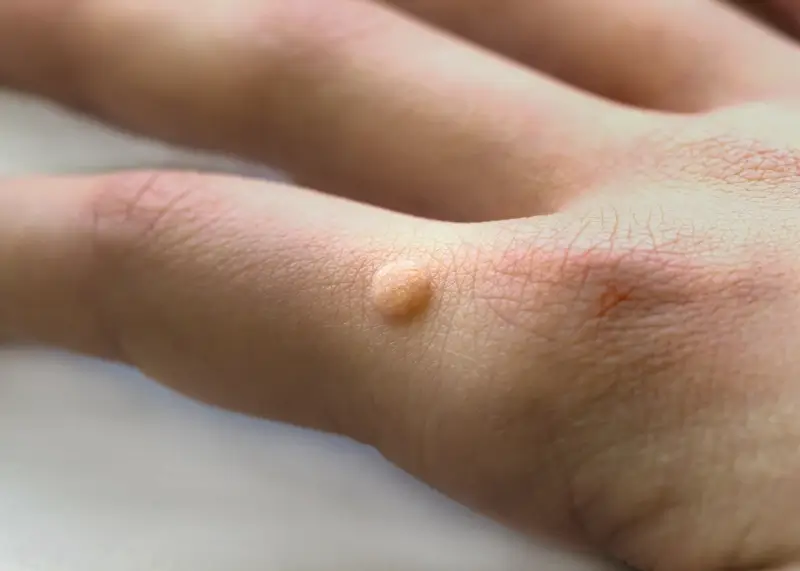
Kurzajki, znane medycznie jako brodawki, to powszechne zmiany skórne, które mogą pojawić się na różnych częściach ciała. Choć zazwyczaj niegroźne, stanowią one dla wielu osób problem estetyczny i mogą być źródłem dyskomfortu. Zrozumienie mechanizmu ich powstawania jest kluczowe dla skutecznego zapobiegania i leczenia. Głównym winowajcą kurzajek są wirusy brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto typów wirusa HPV, a wiele z nich może prowadzić do powstania różnych rodzajów brodawek.
Infekcja wirusem HPV następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zakażonymi powierzchniami. Wirus wnika do organizmu przez drobne uszkodzenia naskórka, takie jak zadrapania, skaleczenia czy otarcia. Następnie wirus atakuje komórki nabłonka, powodując ich przyspieszone mnożenie, co manifestuje się jako widoczna brodawka. Warto podkreślić, że nie każda ekspozycja na wirusa HPV skutkuje pojawieniem się kurzajki. Odporność organizmu odgrywa tu znaczącą rolę. U niektórych osób układ immunologiczny jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać zmiany skórne.
Czynniki sprzyjające rozwojowi kurzajek obejmują osłabienie odporności, na przykład w wyniku choroby, stresu czy przyjmowania leków immunosupresyjnych. Wilgotne środowisko, takie jak baseny, sauny czy szatnie, również ułatwia rozprzestrzenianie się wirusa, ponieważ wirus HPV dobrze się w nim namnaża. Długotrwałe narażenie na wilgoć może również osłabić barierę ochronną skóry, czyniąc ją bardziej podatną na infekcję. Poza tym, dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki czy obuwie, może przyczynić się do transmisji wirusa. Szczególnie narażone są dzieci, których układ odpornościowy wciąż się rozwija, a także osoby pracujące w zawodach wymagających długotrwałego kontaktu z wodą.
Zrozumienie mechanizmów powstawania kurzajek na skórze
Mechanizm powstawania kurzajek jest ściśle związany z działaniem wirusów brodawczaka ludzkiego (HPV). Po wniknięciu do naskórka przez mikrouszkodzenia, wirus infekuje komórki warstwy podstawnej naskórka. Tam rozpoczyna swój cykl replikacyjny, wykorzystując maszynerię komórkową gospodarza do namnażania się. Wirus HPV ma specyficzną zdolność do stymulowania niekontrolowanego wzrostu komórek, co prowadzi do powstania charakterystycznych, uwypuklonych zmian – brodawek. Każdy typ wirusa HPV ma tendencję do atakowania określonych obszarów skóry lub błon śluzowych, co wyjaśnia różnorodność typów kurzajek i miejsc ich występowania.
Okres inkubacji wirusa HPV, czyli czas od zakażenia do pojawienia się widocznych zmian, może być bardzo zróżnicowany. Zwykle trwa od kilku tygodni do kilku miesięcy, a czasem nawet dłużej. W tym czasie wirus może pozostawać w organizmie w stanie uśpienia, nie dając żadnych objawów. Reakcja układu odpornościowego na obecność wirusa jest kluczowa. U osób z silną odpornością wirus może zostać zwalczony samoistnie, bez rozwoju brodawek. Natomiast u osób z osłabioną odpornością, wirus ma większe szanse na wywołanie infekcji i powstanie zmian skórnych. Czynniki takie jak choroby przewlekłe, niedobory żywieniowe, stres, a także wiek (zarówno bardzo młody, jak i podeszły) mogą wpływać na siłę odpowiedzi immunologicznej.
Powstawanie kurzajek jest procesem dynamicznym. Początkowo mogą być niewielkie i płaskie, z czasem mogą rosnąć, przybierać różne kształty i powierzchnie. Niektóre brodawki są gładkie, inne szorstkie i chropowate, a jeszcze inne mogą mieć nieregularny kształt. Często obserwuje się na ich powierzchni małe, czarne punkciki, które są zatrzymanymi naczyniami krwionośnymi. Lokalizacja kurzajek również ma znaczenie. Brodawki na dłoniach i stopach, tak zwane brodawki zwykłe, są często twardsze i bardziej bolesne ze względu na nacisk wywierany podczas chodzenia lub wykonywania codziennych czynności. Brodawki na twarzy czy narządach płciowych wymagają szczególnej uwagi ze względu na wrażliwość tych obszarów i potencjalne ryzyko powikłań.
Czynniki ryzyka sprzyjające infekcji wirusem HPV i kurzajkom
Środowisko, w którym dochodzi do kontaktu z wirusem, odgrywa niebagatelną rolę. Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, łaźnie, prysznice na siłowniach czy basenach, stanowią idealne warunki do przetrwania i rozprzestrzeniania się wirusa HPV. Wirus może przetrwać na wilgotnych powierzchniach przez pewien czas, czekając na kolejnego „gospodarza”. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko infekcji. Podobnie, dzielenie się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku, które mogły mieć kontakt z zakażoną skórą, jest prostą drogą do przeniesienia wirusa.
Uszkodzenia skóry, nawet te niewielkie, otwierają drogę dla wirusa HPV. Drobne skaleczenia, zadrapania, pęknięcia naskórka, a także choroby skóry takie jak egzema czy łuszczyca, mogą ułatwić wirusowi wniknięcie do organizmu. Osoby, które mają tendencję do obgryzania paznokci lub skórek wokół nich, są szczególnie narażone na powstanie brodawek na palcach i wokół paznokci, ponieważ ciągle tworzą nowe mikrouszkodzenia. Warto również wspomnieć o kontakcie bezpośrednim. Bliski kontakt fizyczny z osobą zakażoną, na przykład poprzez podanie ręki osobie z brodawkami na dłoniach, jest głównym sposobem transmisji wirusa.
Rodzaje kurzajek i ich powiązanie z wirusami HPV
Wirusy brodawczaka ludzkiego (HPV) są bardzo zróżnicowaną grupą wirusów, a poszczególne typy mają tendencję do wywoływania specyficznych rodzajów brodawek, w zależności od miejsca infekcji i cech wirusa. To właśnie ten czynnik decyduje o tym, jak będzie wyglądała kurzajka i gdzie się pojawi. Zrozumienie tej korelacji jest kluczowe dla prawidłowej diagnozy i wyboru metody leczenia.
Najczęściej spotykane są:
- Brodawki zwykłe (verrucae vulgares): Są to najczęściej występujące brodawki, zazwyczaj pojawiające się na dłoniach, palcach i stopach. Mają szorstką, chropowatą powierzchnię i często są lekko wypukłe. Mogą być spowodowane przez wiele typów wirusa HPV, w tym typy 1, 2, 4 i 7.
- Brodawki podeszwowe (verrucae plantares): Rozwijają się na podeszwach stóp, często pod wpływem nacisku podczas chodzenia. Mogą być bolesne i sprawiać trudności w chodzeniu. Często mają postać twardych, zrogowaciałych zmian z widocznymi czarnymi punkcikami (zakrzepłe naczynia krwionośne). Typy wirusa HPV związane z brodawkami podeszwowymi to głównie typy 1 i 4.
- Brodawki płaskie (verrucae planae): Są mniejsze, bardziej płaskie i gładsze niż brodawki zwykłe. Często pojawiają się na twarzy, rękach i nogach. Mogą występować w większych skupiskach. Typy wirusa HPV odpowiedzialne za brodawki płaskie to głównie typy 3 i 10.
- Brodawki nitkowate (verrucae filiformes): Charakteryzują się podłużnym, nitkowatym kształtem i zazwyczaj pojawiają się na szyi, powiekach i w okolicach nosa. Są one często związane z typami wirusa HPV 2 i 7.
- Brodawki mozaikowe: Są to skupiska kilku brodawek, które tworzą większą, zbitą zmianę. Mogą pojawiać się na dłoniach lub stopach.
Istnieją również brodawki zlokalizowane na błonach śluzowych, takie jak brodawki płciowe (kłykciny kończyste), które są wywoływane przez inne, specyficzne typy wirusa HPV (np. typy 6 i 11). Zmiany te wymagają odrębnego podejścia diagnostycznego i terapeutycznego ze względu na ich lokalizację i potencjalne ryzyko powikłań, w tym rozwoju nowotworów. Warto podkreślić, że niektóre typy wirusa HPV są związane z wyższym ryzykiem rozwoju raka, dlatego w przypadku brodawek w okolicy narządów płciowych lub odbytu, konsultacja lekarska jest absolutnie niezbędna.
Jak dochodzi do zakażenia kurzajkami w codziennym życiu?
Codzienne życie obfituje w sytuacje, w których możemy być narażeni na kontakt z wirusem HPV, odpowiedzialnym za powstawanie kurzajek. Zrozumienie tych mechanizmów pozwala na świadome unikanie ryzyka. Głównym sposobem transmisji jest bezpośredni kontakt ze skórą osoby zakażonej. Dotknięcie brodawki, nawet nieświadomie, może skutkować przeniesieniem wirusa na własną skórę, zwłaszcza jeśli jest ona uszkodzona.
Środowiska publiczne, zwłaszcza te o podwyższonej wilgotności, stanowią prawdziwe „wylęgarnie” wirusa HPV. Baseny, sauny, siłownie, a także wspólne prysznice w hotelach czy akademikach, to miejsca, gdzie wirus może łatwo przetrwać na wilgotnych powierzchniach. Chodzenie boso w takich miejscach, a także dotykanie ręczników, mat czy innych przedmiotów, które mogły mieć kontakt z zakażoną skórą, zwiększa ryzyko infekcji. Wirus HPV potrafi przetrwać w wilgotnym środowisku przez pewien czas, czekając na dogodny moment do infekcji.
Sam fakt posiadania kurzajki zwiększa ryzyko rozprzestrzeniania się wirusa na inne części własnego ciała. Drapanie, dotykanie lub inne manipulowanie przy istniejącej brodawce może przenieść wirusa do innych miejsc na skórze, prowadząc do powstania nowych zmian. Jest to zjawisko znane jako auto-infekcja. Dlatego tak ważne jest, aby unikać rozdrapywania czy pocierania kurzajek.
Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, ubrania, obuwie czy nawet przybory kosmetyczne, również może być źródłem zakażenia. Jeśli ktoś z domowników ma kurzajki, należy zachować szczególną ostrożność i unikać wspólnego korzystania z przedmiotów, które mają bezpośredni kontakt ze skórą. W przypadku dzieci, które często bawią się wspólnie i dzielą zabawkami, ryzyko transmisji jest podwyższone. Dlatego edukacja na temat higieny i unikania bezpośredniego kontaktu z brodawkami jest kluczowa dla zapobiegania rozprzestrzenianiu się infekcji w rodzinie i wśród rówieśników.
Profilaktyka i zapobieganie powstawaniu nowych kurzajek
Skuteczna profilaktyka kurzajek opiera się na kilku kluczowych zasadach, które minimalizują ryzyko kontaktu z wirusem HPV i wzmacniają naturalną odporność organizmu. Jednym z fundamentalnych kroków jest dbanie o higienę osobistą, a w szczególności o stan skóry. Regularne mycie rąk, szczególnie po powrocie do domu, po skorzystaniu z miejsc publicznych oraz przed jedzeniem, pomaga usunąć potencjalne drobnoustroje, w tym wirusa HPV. Ważne jest również unikanie kontaktu skóry z uszkodzonymi powierzchniami w miejscach publicznych.
Szczególną uwagę należy zwrócić na miejsca o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny czy siłownie. W takich miejscach zaleca się noszenie obuwia ochronnego, na przykład klapek, aby uniknąć bezpośredniego kontaktu stóp z zakażonymi powierzchniami. Po skorzystaniu z takich miejsc warto dokładnie umyć i osuszyć stopy. Unikanie chodzenia boso w miejscach publicznych jest prostym, ale skutecznym sposobem na zapobieganie infekcjom wirusowym przenoszonym drogą kontaktową.
Wzmacnianie ogólnej odporności organizmu jest kolejnym ważnym elementem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu, to czynniki, które wspierają prawidłowe funkcjonowanie układu immunologicznego. Silny układ odpornościowy jest w stanie skuteczniej zwalczać wirusy, w tym wirusa HPV, zanim zdążą one wywołać jakiekolwiek zmiany skórne. W niektórych przypadkach, lekarz może zalecić suplementację witamin i minerałów, które są kluczowe dla odporności, takich jak witamina C, D czy cynk.
Dodatkowo, warto unikać dzielenia się przedmiotami osobistego użytku, takimi jak ręczniki, obuwie czy przybory kosmetyczne, zwłaszcza z osobami, które mogą być nosicielami wirusa. W przypadku posiadania już istniejących kurzajek, należy unikać ich drapania, pocierania czy wycinania, aby zapobiec ich rozprzestrzenianiu się na inne części ciała lub zakażeniu innych osób. W razie wątpliwości lub potrzeby profesjonalnej porady, zawsze warto skonsultować się z lekarzem dermatologiem.
Kiedy warto skonsultować kurzajki z lekarzem specjalistą?
Chociaż większość kurzajek jest niegroźna i może ustąpić samoistnie, istnieją sytuacje, w których konsultacja z lekarzem, najczęściej dermatologiem, jest absolutnie wskazana. Jednym z głównych powodów jest brak poprawy lub wręcz pogorszenie stanu po zastosowaniu domowych metod leczenia. Jeśli kurzajka nie znika po kilku tygodniach lub miesiącach prób samodzielnego leczenia, a wręcz rośnie lub się rozprzestrzenia, warto zwrócić się o pomoc do specjalisty. Lekarz będzie w stanie ocenić sytuację i zaproponować skuteczne metody terapeutyczne.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane w nietypowych miejscach lub mające nietypowy wygląd. Brodawki na twarzy, w okolicy narządów płciowych, odbytu, a także te, które szybko zmieniają kolor, kształt, krwawią lub są bardzo bolesne, mogą wymagać dokładniejszej diagnostyki. Mogą one być spowodowane przez inne czynniki niż typowe wirusy HPV, a w rzadkich przypadkach mogą być objawem innych schorzeń, w tym zmian przednowotworowych lub nowotworowych. W przypadku brodawek w okolicach intymnych, niezbędna jest wizyta u lekarza, ponieważ mogą one być zakaźne i stanowić ryzyko dla zdrowia seksualnego.
Kolejnym ważnym sygnałem, który powinien skłonić do wizyty u lekarza, jest osłabienie układu odpornościowego. Osoby z chorobami przewlekłymi, przyjmujące leki immunosupresyjne, po przeszczepach narządów, a także osoby zakażone wirusem HIV, są bardziej narażone na rozwój licznych i trudnych do leczenia brodawek. U takich pacjentów kurzajki mogą być bardziej agresywne i trudniejsze do zwalczenia. Lekarz będzie w stanie dostosować leczenie do indywidualnych potrzeb pacjenta i ocenić potencjalne ryzyko powikłań.
Warto również pamiętać, że niektóre rodzaje brodawek, takie jak brodawki płaskie występujące w dużej liczbie, mogą być trudne do odróżnienia od innych zmian skórnych. W takiej sytuacji diagnoza postawiona przez lekarza jest kluczowa. On również zdecyduje o najlepszej metodzie leczenia, która może obejmować krioterapię (zamrażanie), elektrokoagulację (wypalanie), laseroterapię, a w niektórych przypadkach nawet leczenie farmakologiczne lub chirurgiczne usunięcie zmian. Wczesna konsultacja pozwala na uniknięcie powikłań i szybsze pozbycie się nieestetycznych zmian.