Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich geneza tkwi w infekcji wirusowej, a konkretnie w zakażeniu wirusem brodawczaka ludzkiego, znanym jako HPV (Human Papillomavirus). Wirus ten istnieje w wielu odmianach, a niektóre z nich są odpowiedzialne za powstawanie kurzajek. Zakażenie następuje zazwyczaj poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub poprzez kontakt z przedmiotami, na których wirus się znajduje, na przykład ręczniki, obuwie czy podłogi w miejscach publicznych, takich jak baseny czy siłownie.
Często zdarza się, że wirus jest obecny na skórze, ale nie wywołuje od razu objawów. Okres inkubacji może być różny, od kilku tygodni do nawet kilku miesięcy. Aktywacja wirusa i pojawienie się kurzajki zależy od wielu czynników. Kluczową rolę odgrywa stan układu odpornościowego. Osoby o osłabionej odporności, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy stresu, są bardziej podatne na rozwój kurzajek. Nawet drobne uszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia, mogą stanowić bramę dla wirusa.
Warto również podkreślić, że niektóre typy wirusa HPV są bardziej zakaźne niż inne. Szczególnie narażone na infekcję są dzieci i młodzież, których układ odpornościowy wciąż się rozwija, a także osoby, które mają częsty kontakt z innymi ludźmi w miejscach publicznych. Wilgotne środowiska sprzyjają przetrwaniu i namnażaniu się wirusa, dlatego miejsca takie jak szatnie, łazienki czy baseny są często ogniskami zakażeń. Utrzymywanie higieny osobistej, a także unikanie dzielenia się osobistymi przedmiotami, może znacząco zredukować ryzyko infekcji.
Główne przyczyny powstawania kurzajek na dłoniach i stopach
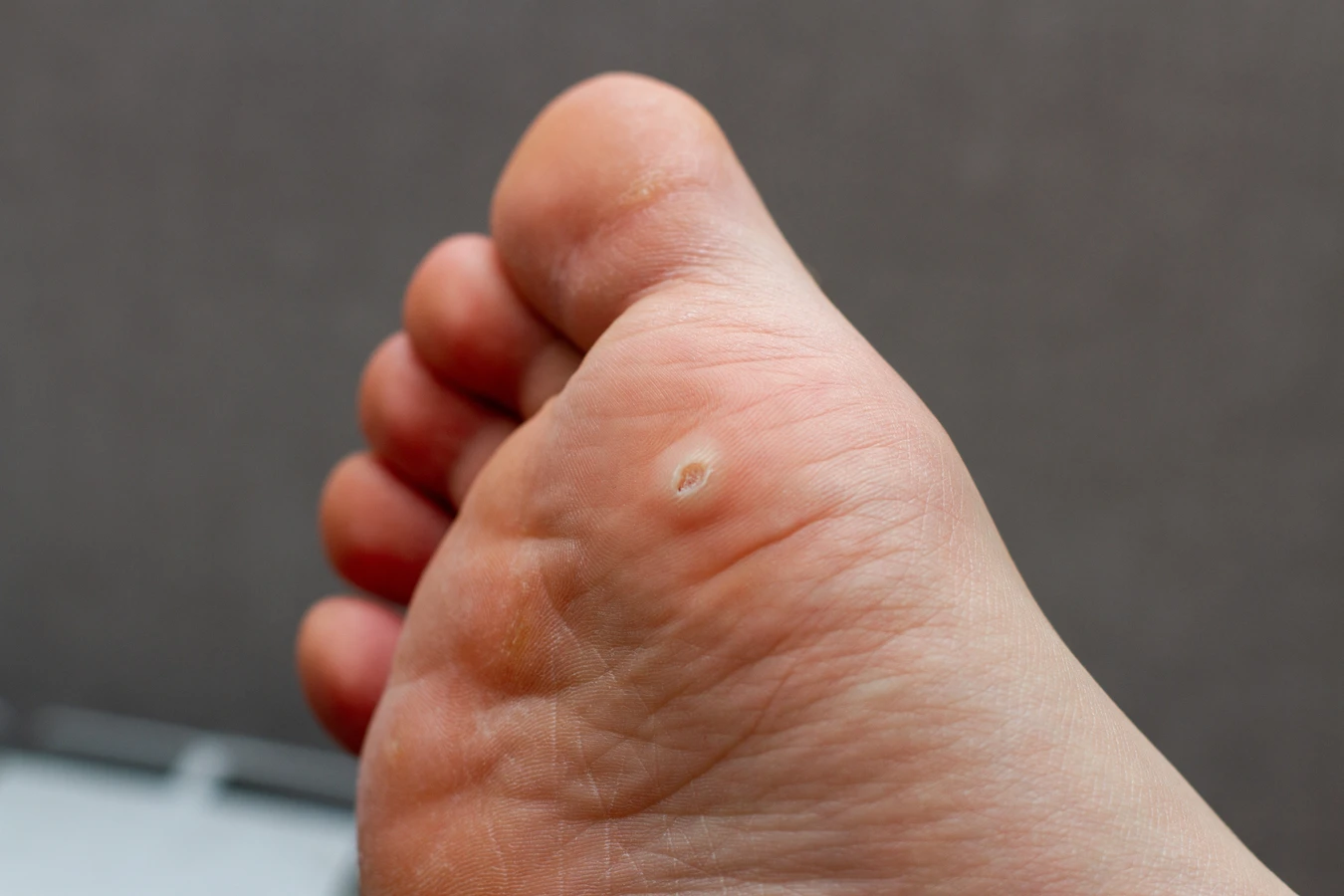
Dłonie i stopy to najczęściej atakowane przez kurzajki obszary ciała. Na dłoniach mogą pojawiać się brodawki zwykłe, które charakteryzują się nierówną, brodawkowatą powierzchnią. Często są one nieestetyczne i mogą powodować dyskomfort, zwłaszcza jeśli zlokalizowane są w miejscach narażonych na ucisk czy tarcie. Na stopach, szczególnie na podeszwach, często rozwijają się brodawki podeszwowe, zwane potocznie kurzajkami. Ich charakterystyczną cechą jest to, że rosną do wewnątrz, w głąb skóry, co może być przyczyną bólu podczas chodzenia, przypominającego odczuwanie kamienia w bucie.
Bezpośredni kontakt z wirusem HPV jest fundamentalnym powodem powstawania kurzajek na tych obszarach. Wirus może zostać przeniesiony z innych części ciała, na przykład przez drapanie istniejącej kurzajki i przenoszenie wirusa na inne miejsca. Dzieci, bawiąc się na placach zabaw, często dotykają różnych powierzchni, a następnie swoich dłoni czy buzi, co ułatwia transmisję wirusa. Podobnie w przypadku stóp, chodzenie boso po mokrych podłogach w miejscach publicznych, takich jak baseny, prysznice czy sale gimnastyczne, stanowi ogromne ryzyko zakażenia.
Nawet drobne skaleczenia, otarcia czy pęknięcia naskórka na dłoniach i stopach mogą stać się punktem wejścia dla wirusa. Skóra na stopach, zwłaszcza w okolicach pięt i palców, jest narażona na uszkodzenia przez niewygodne obuwie, co sprzyja infekcji. Dodatkowo, nadmierna potliwość stóp może tworzyć wilgotne środowisko, w którym wirus HPV łatwiej się namnaża. Osoby z problemami krążenia czy cukrzycą, u których skóra jest bardziej podatna na uszkodzenia i wolniej się goi, mogą być bardziej narażone na rozwój uporczywych kurzajek.
Specyficzne odmiany wirusa HPV a powstawanie kurzajek
Świat wirusów brodawczaka ludzkiego (HPV) jest niezwykle zróżnicowany, licząc ponad 150 różnych typów. Nie wszystkie z nich wywołują te same objawy, a co więcej, nie wszystkie są odpowiedzialne za powstawanie kurzajek. W kontekście brodawek skórnych, kluczowe znaczenie mają te typy wirusa, które infekują komórki naskórka. Najczęściej spotykane w przypadku kurzajek to typy HPV 1, 2, 3, 4, 6, 7, 10, 27, 40, 57. Każdy z nich może mieć nieco inne predyspozycje do lokalizacji i wyglądu wywoływanych zmian.
Na przykład, wirusy HPV typu 1 i 4 są często odpowiedzialne za powstawanie brodawek podeszwowych, które są bolesne ze względu na nacisk podczas chodzenia. Typy HPV 2 i 3 to z kolei najczęstsze przyczyny brodawek zwykłych, które mogą pojawiać się na dłoniach, palcach, a także na łokciach i kolanach. Brodawki płaskie, zazwyczaj mniejsze i bardziej płaskie, mogą być wywoływane przez typy HPV 3, 5, 8, 10, 20, 49. Te zmiany często lokalizują się na twarzy, szyi i grzbietach dłoni. Młodzieńcze brodawki płaskie, które częściej występują u dzieci i młodzieży, są często związane z typami HPV 3 i 10.
Warto zaznaczyć, że niektóre typy wirusa HPV są odpowiedzialne za zmiany przedrakowe i raka, ale te typy zazwyczaj nie powodują powstawania typowych kurzajek. Istnieje jednak pewne powiązanie, ponieważ wirusy te należą do tej samej rodziny. Zrozumienie, które typy wirusa HPV są odpowiedzialne za konkretne zmiany skórne, jest istotne dla lekarzy w procesie diagnostyki i doboru odpowiedniej metody leczenia. Chociaż zazwyczaj nie wykonuje się rutynowych badań genotypowania HPV w przypadku zwykłych kurzajek, w trudnych lub nietypowych przypadkach może to być pomocne.
Czynniki sprzyjające rozwojowi kurzajek u dzieci i dorosłych
Układ immunologiczny odgrywa fundamentalną rolę w zapobieganiu rozwojowi kurzajek. Wirus HPV jest powszechny, ale nie u każdego, kto się z nim zetknie, rozwinie się infekcja. Dzieci, ze względu na wciąż rozwijający się system odpornościowy, są grupą szczególnie podatną na zakażenie wirusem HPV. Ich ciekawość świata sprawia, że częściej dotykają różnych powierzchni, a następnie przenoszą wirusa na skórę. Dodatkowo, nawyk obgryzania paznokci lub skubania skórek wokół paznokci może prowadzić do przenoszenia wirusa z innych części ciała na palce i wokół paznokci.
U dorosłych czynniki ryzyka są podobne, ale mogą być wzmocnione przez pewne style życia i warunki zdrowotne. Osoby z osłabioną odpornością, na przykład w wyniku chorób autoimmunologicznych, terapii antynowotworowej, przyjmowania leków immunosupresyjnych po przeszczepach, czy też osoby starsze, których układ odpornościowy naturalnie słabnie, są bardziej narażone. Przewlekły stres, który negatywnie wpływa na funkcjonowanie układu immunologicznego, również może przyczynić się do pojawienia się lub nawrotów kurzajek.
Warunki pracy i środowisko mają również znaczenie. Osoby pracujące w wilgotnym środowisku, na przykład osoby zatrudnione w gastronomii, pracownicy służby zdrowia czy osoby pracujące przy basenach, mogą mieć zwiększone ryzyko kontaktu z wirusem. Niewłaściwa higiena osobista, zwłaszcza w miejscach wspólnych, takich jak szatnie czy toalety, może ułatwiać transmisję wirusa. Z drugiej strony, osoby dbające o higienę, unikające wspólnego używania ręczników czy obuwia, oraz dbające o dobrą kondycję fizyczną i psychiczną, zmniejszają swoje ryzyko.
Jak wirus HPV powoduje powstawanie kurzajek na ciele
Gdy wirus HPV dostanie się do organizmu, jego celem stają się komórki naskórka, czyli najbardziej zewnętrznej warstwy skóry. Wirus ten posiada specyficzne powinowactwo do keratynocytów, komórek odpowiedzialnych za tworzenie naskórka. Po wniknięciu wirusa, zazwyczaj przez mikrouszkodzenie skóry, rozpoczyna się proces jego replikacji wewnątrz komórek gospodarza. Wirus integruje swój materiał genetyczny z materiałem genetycznym komórki lub pozostaje w niej w formie episomalnej, czyli jako niezależna cząsteczka DNA.
Jednakże, sam fakt obecności wirusa w komórkach naskórka nie jest jeszcze równoznaczny z pojawieniem się widocznej kurzajki. Kluczową rolę odgrywa tutaj odpowiedź immunologiczna organizmu. Wirus HPV potrafi częściowo unikać wykrycia przez układ odpornościowy, co pozwala mu na przetrwanie i namnażanie. Kiedy jednak wirus zaczyna się aktywnie namnażać i powodować nieprawidłowy wzrost komórek, układ odpornościowy w końcu reaguje. Ta reakcja immunologiczna prowadzi do zmian w wyglądzie i strukturze zakażonych komórek, co manifestuje się jako widoczna brodawka.
Proces ten polega na tym, że zakażone wirusem komórki naskórka zaczynają się niekontrolowanie dzielić i rosnąć, tworząc charakterystyczną, nierówną powierzchnię kurzajki. Czasami można zaobserwować małe, czarne punkciki wewnątrz kurzajki – są to zatrzymane naczynia krwionośne, które są zasilane przez wirus. Intensywność i rodzaj odpowiedzi immunologicznej organizmu decyduje o tym, jak szybko i jak duża kurzajka się rozwinie, a także o tym, czy organizm będzie w stanie samodzielnie zwalczyć infekcję. W niektórych przypadkach układ odpornościowy jest w stanie skutecznie wyeliminować wirusa, co prowadzi do samoistnego zaniku kurzajki.
Od czego są kurzajki i jakie są ich rodzaje na skórze
Kurzajki, czyli brodawki, to zmiany skórne wywoływane przez wirusy brodawczaka ludzkiego (HPV). Ich obecność na skórze jest wynikiem infekcji, która prowadzi do nieprawidłowego rozrostu komórek naskórka. Wirus HPV atakuje komórki macierzyste naskórka, powodując ich przyspieszone mnożenie i zmiany w ich budowie. W zależności od typu wirusa, jego lokalizacji na ciele oraz indywidualnej reakcji organizmu, kurzajki mogą przybierać różne formy. Zrozumienie tych różnic jest kluczowe dla właściwej diagnozy i leczenia.
Wśród najczęściej spotykanych rodzajów kurzajek wyróżniamy:
- Brodawki zwykłe (verruca vulgaris) to najbardziej typowe kurzajki, zwykle występujące na palcach, dłoniach i łokciach. Mają szorstką, nierówną powierzchnię i mogą być otoczone stanem zapalnym.
- Brodawki podeszwowe (verruca plantaris) lokalizują się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, rosną do wewnątrz, tworząc bolesne zgrubienia. Często mają charakterystyczne czarne punkciki widoczne w ich wnętrzu.
- Brodawki płaskie (verruca plana) są mniejsze, gładkie i płaskie, często w kolorze skóry lub lekko brązowe. Mogą pojawiać się na twarzy, szyi, dłoniach i nogach, zwłaszcza u dzieci i młodzieży.
- Brodawki nitkowate (verruca filiformis) to długie, cienkie narośla przypominające nitki. Zwykle pojawiają się na twarzy, wokół ust, nosa i na powiekach.
- Brodawki mozaikowe to skupiska małych brodawek, które zlewają się ze sobą, tworząc większe zmiany, często na dłoniach i stopach.
Każdy z tych rodzajów kurzajek jest spowodowany przez specyficzne typy wirusa HPV, a ich wygląd i lokalizacja mogą być pomocne w identyfikacji. Należy pamiętać, że kurzajki są zaraźliwe i mogą się rozprzestrzeniać na inne części ciała lub na inne osoby.
Wpływ czynników genetycznych i środowiskowych na podatność na kurzajki
Podatność na zakażenie wirusem HPV i rozwój kurzajek jest złożonym zjawiskiem, na które wpływa kombinacja czynników genetycznych i środowiskowych. Choć wirus HPV jest powszechny, nie każdy zakażony rozwija brodawki. Badania sugerują, że pewne predyspozycje genetyczne mogą odgrywać rolę w tym, jak skutecznie układ odpornościowy reaguje na wirusa. Osoby z pewnymi wariantami genów, które wpływają na funkcjonowanie układu odpornościowego, mogą być bardziej lub mniej podatne na rozwój kurzajek.
Szczególnie istotne są geny związane z odpowiedzią immunologiczną na wirusy. Na przykład, różnice w genach kodujących cząsteczki układu zgodności tkankowej (MHC) mogą wpływać na sposób, w jaki organizm rozpoznaje i zwalcza wirusa HPV. Osoby, których układ odpornościowy jest genetycznie predysponowany do słabszej odpowiedzi na HPV, mogą częściej doświadczać uporczywych lub nawracających kurzajek. Jest to szczególnie widoczne w przypadku rzadkich chorób genetycznych, takich jak epidemiczne kłykciny, które charakteryzują się olbrzymią podatnością na infekcje HPV i rozwój licznych brodawek.
Czynniki środowiskowe również odgrywają kluczową rolę. Jak wspomniano wcześniej, uszkodzenia skóry, wilgotne środowisko i osłabiona odporność sprzyjają infekcji. Na przykład, osoby pracujące ręcznie, narażone na częste mikrouszkodzenia skóry rąk, mogą być bardziej podatne. Osoby spędzające dużo czasu w miejscach publicznych, takich jak baseny, siłownie czy szkoły, mają zwiększone ryzyko kontaktu z wirusem. Wpływ na podatność ma również wiek; dzieci i młodzież, których układ odpornościowy jest w fazie rozwoju, oraz osoby starsze, u których odporność może być osłabiona, należą do grup zwiększonego ryzyka.
Jak przenosi się wirus HPV wywołujący kurzajki
Podstawowym sposobem przenoszenia wirusa HPV, który prowadzi do powstawania kurzajek, jest bezpośredni kontakt skóra-do-skóry. Wirus znajduje się na powierzchni skóry osoby zainfekowanej, nawet jeśli nie są widoczne żadne brodawki. Dotknięcie takiej skóry, a następnie dotknięcie własnej skóry, zwłaszcza w miejscu, gdzie istnieje drobne uszkodzenie naskórka, może doprowadzić do zakażenia. Wirus łatwiej wnika przez uszkodzoną skórę, na przykład przez skaleczenia, otarcia, pęknięcia czy zadrapania.
Bardzo częstym sposobem transmisji jest kontakt z zakażonymi powierzchniami, znanymi jako drogi pośrednie. Dotyczy to szczególnie miejsc publicznych o dużej wilgotności, takich jak baseny, sauny, prysznice, szatnie, a także sale gimnastyczne czy wspólne łazienki. Wirus HPV może przetrwać na wilgotnych powierzchniach przez pewien czas, stanowiąc zagrożenie dla osób, które mają z nimi kontakt. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia, szczególnie na stopach.
Przenoszenie wirusa może również nastąpić poprzez kontakt z przedmiotami osobistymi, które miały kontakt z zakażoną skórą. Dotyczy to ręczników, obuwia, ubrań, a nawet przyborów do pielęgnacji ciała. Dzielenie się takimi przedmiotami stanowi bardzo wysokie ryzyko infekcji. Dodatkowo, istnieje możliwość autoinokulacji, czyli przeniesienia wirusa z jednej części ciała na inną. Na przykład, drapanie istniejącej kurzajki, a następnie dotknięcie innej części skóry, może prowadzić do pojawienia się nowych brodawek. Jest to częste zjawisko, zwłaszcza u dzieci.
Znaczenie układu odpornościowego w walce z wirusem HPV
Układ odpornościowy jest kluczowym elementem w obronie organizmu przed infekcją wirusem HPV i powstawaniem kurzajek. Kiedy wirus HPV wniknie do organizmu, układ odpornościowy uruchamia mechanizmy obronne mające na celu jego zwalczanie i eliminację. Komórki układu odpornościowego, takie jak limfocyty T, rozpoznają zakażone komórki i starają się je zniszczyć. W idealnych warunkach, silna odpowiedź immunologiczna może zapobiec rozwojowi widocznych kurzajek lub doprowadzić do samoistnego zaniku istniejących zmian.
Jednakże, wirus HPV posiada zdolność do częściowego unikania wykrycia przez układ odpornościowy. Wirus może namnażać się w komórkach naskórka, nie wywołując od razu silnej reakcji immunologicznej. To pozwala mu na przetrwanie i rozprzestrzenianie się. W takich przypadkach, gdy układ odpornościowy nie jest w stanie skutecznie zwalczyć wirusa, dochodzi do nieprawidłowego rozrostu komórek naskórka, co objawia się jako kurzajka.
Stan układu odpornościowego ma bezpośredni wpływ na podatność na zakażenie i przebieg infekcji. Osoby z osłabionym systemem immunologicznym, na przykład z powodu chorób przewlekłych, terapii immunosupresyjnych, niedożywienia lub silnego stresu, są bardziej narażone na rozwój uporczywych i licznych kurzajek. W takich przypadkach, nawet po leczeniu, istnieje większe ryzyko nawrotów. Z drugiej strony, osoby z silnym i sprawnie działającym układem odpornościowym często są w stanie samodzielnie wyeliminować wirusa HPV, co prowadzi do samoistnego zaniku brodawek, nawet bez interwencji medycznej. Dlatego też dbanie o ogólne zdrowie i odporność jest ważnym elementem w profilaktyce i leczeniu kurzajek.
Kiedy kurzajki stanowią powód do niepokoju i wymagają konsultacji lekarskiej
Chociaż kurzajki zazwyczaj są łagodnymi zmianami skórnymi i w wielu przypadkach ustępują samoistnie, istnieją sytuacje, w których konsultacja z lekarzem jest wskazana. Przede wszystkim, jeśli kurzajka jest bardzo bolesna, krwawi, zmienia kolor, kształt lub rozmiar, może to być sygnał, że coś jest nie tak. Tego typu zmiany wymagają dokładnej diagnostyki, aby wykluczyć inne, poważniejsze schorzenia, takie jak zmiany nowotworowe. Dotyczy to szczególnie osób, które zauważyły u siebie nowe zmiany skórne, które szybko rosną lub są nietypowe.
Szczególną ostrożność należy zachować w przypadku osób z grupy ryzyka. Osoby z osłabionym układem odpornościowym, na przykład cierpiące na HIV/AIDS, poddawane chemioterapii lub przyjmujące leki immunosupresyjne, powinny skonsultować się z lekarzem przy pierwszych objawach kurzajek. U tych pacjentów brodawki mogą być bardziej rozległe, trudniejsze w leczeniu i mogą stanowić większe ryzyko powikłań. Również osoby chore na cukrzycę, u których krążenie i gojenie się ran może być zaburzone, powinny zwracać szczególną uwagę na wszelkie zmiany skórne na stopach.
Jeśli kurzajki zlokalizowane są w miejscach wrażliwych, takich jak okolice oczu, narządów płciowych, lub jeśli pacjent ma trudności z samodzielnym leczeniem, zaleca się wizytę u lekarza. Samodzielne próby usunięcia kurzajek, zwłaszcza w tych obszarach, mogą prowadzić do infekcji, blizn lub rozprzestrzenienia wirusa. Lekarz dermatolog może zdiagnozować rodzaj kurzajki, ocenić ryzyko i zaproponować najodpowiedniejsze metody leczenia, które mogą obejmować krioterapię, elektrokoagulację, laseroterapię lub leczenie miejscowe.